レーシックとは、角膜をレーザーで削ることで視力を矯正する近視手術の一つです。メガネやコンタクトに頼らない生活が期待できる一方で、「デメリットはないの?」「老眼に影響するって本当?」と不安に感じている方も多いのではないでしょうか。
実際にレーシックには、ドライアイや夜間の見えづらさなどのデメリットがあり、すべての人に向いているわけではありません。また、老眼との関係についても誤解されやすく、正しく理解しないまま手術を選ぶと後悔につながるケースもあります。
そこで本記事では、視能訓練士の立場から、レーシックの基本的な仕組みをわかりやすく解説した上で、主なデメリットや発生率、そして老眼への影響について詳しく解説します。さらに、後悔しやすい人の特徴や向いている人の見極め方まで整理しているので、「自分に合う手術かどうか」を判断できる内容になっています。
まずはレーシックの基本から、順番に確認していきましょう。

この記事でわかること
・レーシックとはどんな手術か
・レーシックのデメリット
・老眼への影響はあるのか

執筆・監修:eye | 視能訓練士(CO)
都内大学病院、クリニックなどに勤務し、これまで幅広い年代の患者様の視機能検査や視能訓練に携わってきました。
得意分野は、白内障やICLなどの手術前検査とその評価(視能訓練士視点)をすることです。
【所属】日本視能訓練士協会 会員
レーシックとは?まずは1分でわかる基本

| 手術時間が短い | 10分程度で終了します 手術前後の時間含めても2時間程度で帰宅可能 |
| 術後の回復が早い | 早ければ当日から見えるようになり、 多くの人は翌日までには視力回復 |
| 手術費用がリーズナブル | 他の屈折矯正手術の半額くらいで手術を受けられます |
| 手術による眼内炎の心配がない | 目の中でなく表面の手術なので、手術で一番怖い眼内炎の心配がありません |
「裸眼で生活したいけれど、目にレーザーを当てるのは怖い」と感じる方は多いはずです。レーシックとは、一言で言えば「角膜の形をレーザーで整え、目のピント調節機能を正常に近づける手術」を指します。
短時間で視力が劇的に回復するため、長年コンタクトレンズや眼鏡の煩わしさに悩んできた方にとって、生活の質を劇的に変える選択肢となるでしょう。しかし、角膜という大切な組織に手を加える以上、そのメカニズムを正しく理解しておくことが納得のいく決断への第一歩です。
レーシックの具体的な仕組みや、最近比較されることの多いICLとの違いについて、以下の項目で詳しく解説します。
レーシックの原理(角膜を削る理由)
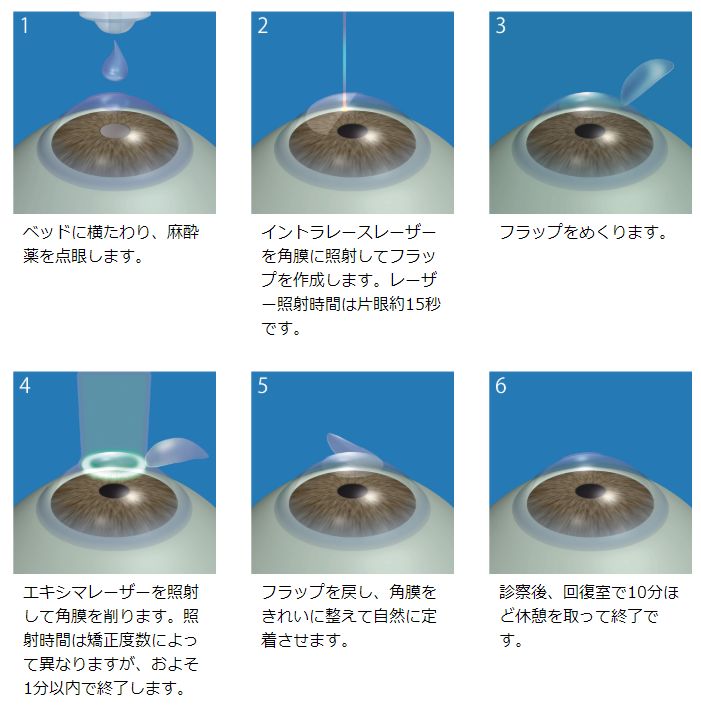
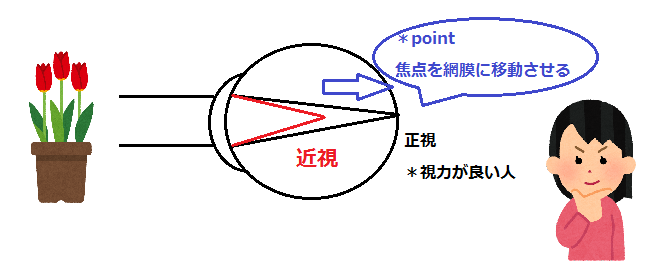
レーシックの根本的な原理は、目の中に入ってくる光の屈折率を、角膜の厚みを調整することで変化させることにあります。 近視の状態は、光のピントが網膜の手前で結ばれてしまっているため、角膜をわずかに削って「レンズの度数」を下げる必要があるのです。
精密なレーザーを用いてミクロン単位で形状を整えるため、手作業では不可能な精度で視力を矯正することが可能です。 具体的には、まず角膜の表面を薄くめくって「フラップ」という蓋を作り、その下の層にレーザーを照射して形状を変えた後、蓋を元に戻します。 角膜の形状を物理的に変えることで、眼鏡なしでも光が網膜にピントを結ぶようになるのがレーシックの大きな特徴です。
なぜ視力が回復するのか
レーシックで視力が回復するのは、カメラのレンズを交換するように、目自身の屈折力を最適化できるからです。 コンタクトレンズは目の表面に「外付け」してピントを合わせますが、レーシックは角膜そのものを「理想的なコンタクトレンズの形状」に加工してしまいます。
角膜は非常に再生能力や定着力が高い組織であるため、手術直後から視界がクリアになり、翌日には多くの人が1.0以上の視力を実感できます。本来のピント合わせ機能をサポートする形に作り変えるため、術後は裸眼での快適な生活が可能になります。
レーシックのデメリット|後悔しやすいポイントと発生率

レーシックを検討する上で最も気になるのが、手術に伴うリスクや副作用、つまりデメリットの問題です。視力回復という大きなメリットがある一方で、体の一部である角膜に手を加える以上、一定の確率で生じる症状や、元に戻せない性質があることを正しく知っておかなければなりません。
多くの症状は一時的なものですが、中には長期的に付き合っていく必要があるものや、非常に稀ながら重篤なケースも存在します。
| ドライアイになりやすい | 目の表面にフラップ(蓋)を作り時に切れ目を入れることで ドライアイが起こりやすくなります |
| ハローグレアが起こる | 夜間を中心に光の見え方に違和感を感じます 夜間、車の運転する方は注意が必要です |
| 近視の戻りがある | 長期的に見たとき、近視度数が戻る可能性があります 特に近視度数が強いとこの傾向が多いです |
| 復元ができない | 眼の表面の角膜を削るため、元には戻せません |
ドライアイ
レーシックを受けた直後のほとんどの人に現れるのが、目の乾きを感じるドライアイの症状です。 手術の過程で角膜の神経を一時的に切断するため、涙を出す指令が伝わりにくくなり、涙の量が減ってしまうことが主な原因です。
通常、この症状は角膜の神経が再生するにつれて改善され、3ヶ月から半年ほどで気にならないレベルまで落ち着くことが一般的です。 対処法としては、医師から処方される目薬をスケジュール通りに点眼し、目を乾燥から守ることが何より大切になります。 一時的な不快感はあるものの、時間の経過とともに緩和していく一過性の症状であると理解しておきましょう。
ハローグレア
夜間の光が眩しく感じたり、光の輪が見えたりする「ハロー・グレア」現象も、代表的なデメリットの一つです。
レーザーで削った境界部分で光が乱反射しやすくなるために起こり、特に夜間の運転時などにライトが滲んで見えることがあります。
この症状も多くの場合は脳が次第に慣れていき、術後数ヶ月から1年程度で日常生活に支障がない範囲まで軽減していきます。 ただし、瞳孔が大きく開く体質の方や、もともと夜間の視界に敏感な方は、事前に医師としっかりシミュレーションしておくべきです。 光の見え方の変化は、術後しばらくは夜間の活動に注意が必要なサインといえます。
近視戻り
手術で一度良くなった視力が、数年かけて再び低下してしまう現象を「近視戻り」と呼びます。 これは角膜の再生反応や、術後の生活習慣によって目のピント位置が再びズレてしまうことで起こる現象です。
発生時期は人によりますが、術後1年〜数年が経過した頃に、数%程度の割合で視力がわずかに低下するケースが見られます。 特に強度近視だった方や、術後も長時間スマホを見続けるような生活をしていると、リスクが高まりやすい傾向にあります。 視力が永久に固定されるわけではなく、日々の目のケアが長期的な維持の鍵を握ることを覚えておいてください。
不可逆性
レーシックにおける最大の構造的なデメリットは、一度削った角膜は二度と元の状態には戻せないという「不可逆性」です。 角膜を物理的に薄くする手術であるため、万が一仕上がりに満足できなかったとしても、削る前の状態に再生させることはできません。
再手術によって視力を微調整することは可能ですが、それも残っている角膜の厚みが十分にある場合に限られます。 この「後戻りができない」という特性があるからこそ、安易に決めず、事前の適応検査を徹底的に行う必要があるのです。 一生付き合っていく大切な目だからこそ、元の状態には戻せないという事実を重く受け止めるべきでしょう。
重篤合併症
発生確率は極めて低いものの、視力に重大な影響を及ぼす合併症のリスクもゼロではありません。
代表的なものには、術後の感染症や、角膜が薄くなりすぎて突出してしまう「角膜拡張症(ケラトエクタジア)」などがあります。しかし現代のレーシックは、徹底した衛生管理と高度な検査機器により、こうした重篤なトラブルが起こる確率はコンタクトレンズによる感染症よりも低いと言われるほど減少しています。 信頼できるクリニック選びと、術後の定期検診を怠らないことが、最悪の事態を防ぐ最大の防衛策となります。

稀なケースではありますが、リスクを正しく認識し、異常を感じたらすぐに受診できる体制を整えておくことが大切です。
レーシックと老眼の関係|早まる?影響はある?
レーシックを受けたからといって、老眼の進行そのものが早まることはありません。 老眼は目の中にあるレンズ(水晶体)が硬くなることで起こる老化現象であり、角膜を削るレーシックとは仕組みが全く異なるためです。 しかし、遠くが見えるようになることで、これまで気づかなかった老眼の症状を強く自覚しやすくなるケースは少なくありません。
近視を矯正した結果、手元にピントを合わせる本来の「調整力」が必要になり、衰えていた筋力を初めて実感することになるのが誤解の正体です。 将来の視界をより快適に保つためにも、加齢による変化をどう受け止めるべきか、正しい知識を持っておくことが大切です。
レーシックで老眼が早まると言われる理由
レーシックで老眼が早まると言われる最大の理由は、術後に「遠くがよく見える状態」になることで、手元のピントの合わせにくさが表面化するためです。 近視のときは眼鏡を外せば手元が見えていたため、老眼が進んでいても不便を感じにくい環境にありました。
これは老眼が加速したわけではなく、遠くにピントが合ったことで、自分の調整力の限界がはっきりと見えてしまったに過ぎません。 つまり、便利さと引き換えに、加齢による本来の目の状態が浮き彫りになったと言えるでしょう。
実際の影響(誤解されやすいポイント)
レーシックが角膜に対する処置であるのに対し、老眼は目の中にある「水晶体」の弾力低下が原因です。
手術で角膜を削ったとしても、中のレンズが硬くなるスピードに影響を与えることは医学的にあり得ません。「レーシックのデメリットとして老眼が早まると聞いた」という情報の多くは、術後の見え方の変化を混同したものです。
近視の強い方が手術を受けると、これまで使っていなかったピント調整用の筋肉を酷使することになり、疲れ目を感じることもあるでしょう。老化現象そのものを早めるリスクはないという点を正しく理解することが、不安解消の第一歩になります。
老眼になった後の見え方
レーシック後に老眼が始まった場合、遠くはクリアに見えるものの、手元の文字やスマホの画面がぼやけるようになります。
これは、正視(視力が良い状態)の人が老眼になったときと全く同じ見え方です。
日常生活の大部分を裸眼で過ごしつつ、読書のときだけ老眼鏡を添えるといった、以前とは異なる快適な付き合い方が可能になるでしょう。
老眼対策(モノビジョンなど)
老眼が近い年齢の方がレーシックを受ける場合、片方の目を遠くに、もう片方を少し近くに合わせる「モノビジョン法」という選択肢があります。
両方の度数をあえてずらすことで、脳が自然に画像を合成し、遠近両方を裸眼でカバーできるよう工夫する手法です。脳の適応力は高く、多くの人が数週間でこの見え方に慣れ、老眼鏡に頼りすぎない生活を送っています。
他にも、必要に応じてリーディンググラス(老眼鏡)を併用するなど、ライフスタイルに合わせた対策を医師と相談することが後悔を防ぐ秘訣です。
レーシックで後悔しやすい人の特徴

レーシックを受けて「人生が変わった」と喜ぶ人がいる一方で、残念ながら「やらなきゃよかった」と後悔してしまう人が一定数いるのも事実です。後悔の多くは、手術自体の失敗というよりも、事前の期待値と術後の実態との間に大きな「ズレ」が生じることで起こります。
なぜ満足度に差が出るのか。それは、個人の目の状態やライフスタイル、さらには性格的な要因が、レーシックという手術の特性に合っていないケースがあるからです。
強度近視だった
近視が非常に強い方は、矯正のために削る角膜の量が多くなるため、後悔のリスクが高まる傾向にあります。 角膜を深く削るほど、術後の「近視戻り」が起きやすかったり、見え方の質が低下したりする可能性が生じます。
夜間運転が多い
仕事や趣味で夜間に車を運転する方は、術後の光の見え方の変化に注意が必要です。 先述したハロー・グレア現象により、対向車のライトが眩しく感じて「運転が怖くなった」と後悔するケースが見られます。 夜の視界の鮮明さを最優先にするなら、慎重に判断すべきでしょう。
完璧な視力を期待していた
「手術をすれば一生1.5の視力が手に入り、悩みはゼロになる」という完璧主義的な期待も、後悔の種になりやすいです。 人間の目は体調や加齢で常に変化するため、わずかな視力低下や乾燥感でも「失敗した」と感じてしまうからです。 あくまで「眼鏡やコンタクトへの依存を減らす治療」と捉える余裕が大切になります。
老眼が近い年齢だった
40代前後でレーシックを受けると、遠くが見えるようになった反面、老眼の影響が強く出て「手元が全く見えない」と困惑することがあります。 近視のときは眼鏡を外せば近くが見えていたため、術後のギャップに苦しむ方も少なくありません。 老眼世代の方は、遠近のバランスをどう取るか医師と綿密に相談すべきです。
元々ドライアイ体質
もともと目が乾きやすい自覚がある方は、術後にドライアイが悪化して後悔するパターンがあります。 レーシックは一時的に涙の分泌を減らすため、慢的なゴロゴロ感や痛みが長引くと、視力が回復しても快適とは言えません。
レーシックが向いている人・向いていない人
レーシックは劇的な視力回復が期待できる一方で、個人の体質やライフスタイルによって「受けて良かった」と感じるかどうかが大きく分かれます。単に視力を上げたいという願いだけでなく、ご自身の目の状態や日々の生活背景を照らし合わせ、手術との相性を冷静に見極めることが後悔を防ぐ近道です。
術後の見え方の質や、発生しうる副作用の許容範囲は人それぞれ異なるため、メリットがデメリットを確実に上回るかどうかを慎重に判断しなければなりません。
向いている人の特徴
レーシックに向いているのは、眼鏡やコンタクトレンズの装着に強いストレスを感じており、裸眼での活動を最優先したいと考えている方です。
日常生活の利便性を高めることが最大の目的であれば、術後に多少のドライアイや夜間の光の滲みが生じたとしても、それを上回る解放感を得られるからです。
中等度までの近視で角膜の厚みが十分にあり、趣味でスポーツを楽しんだり、仕事で素早い動きを求められたりする場面が多い方に適しています。
裸眼で過ごせる快適さが生活の質(QOL)を大きく引き上げてくれるため、術後の満足度が非常に高くなりやすいのが特徴です。
向いていない人の特徴
一方で、視覚の「質」に対して非常に繊細なこだわりがある方や、夜間の視認性が極めて重要な職業の方は、レーシックを慎重に検討すべきでしょう。
手術の仕組み上、術後は暗い場所で光が散って見える「ハロー・グレア」などの症状が避けられず、以前の眼鏡越しとは異なる見え方に違和感を抱く可能性があるためです。
また、近いうちに老眼が始まる年齢の方も、遠くが見えるようになることで手元の不自由さが際立ち、かえって不便を感じてしまうケースも少なくありません。
ご自身の目への期待値と現実的なリスクを天秤にかけ、少しでも不安が勝る場合は、他の選択肢を検討するか現状を維持することが賢明な判断です。
【セルフチェック】あなたは適応?
自分にレーシックの適性があるかどうかを判断するための、簡易チェックリストを作成しました。 医学的な適応とは別に、ライフスタイルや考え方の面から「後悔しないかどうか」をセルフチェックすることが目的です。
ここで多くの項目にYESがつく場合は、レーシックよりも他の矯正方法が向いている、あるいは手術自体を見送るべきというサインになります。 特に「将来の再手術が不安」や「完璧主義」の項目にYESがつく方は、術後の些細な変化に悩まされるリスクが高いと言えます。
以下の項目に正直に答えて、自分の心の準備状態を確認してみましょう。
- 強度近視(−8D以上)である
- 角膜が薄いと言われたことがある
- 夜間運転が不可欠な生活をしている
- 老眼が始まっている(40代以上)
- 見え方に対して完璧主義である
- 将来の再手術や合併症が極度に不安である

これらの項目に多く当てはまる方は、慎重な検討が必要です。
一つでも不安がある場合は、そのポイントを適応検査の際に医師へ直接ぶつけ、納得できる回答が得られるか確認することをおすすめします。
レーシックとICLの違い

視力矯正手術を検討する際、レーシックだけでなく「ICL(眼内コンタクトレンズ)」といった選択肢が提示されることが増えています。それぞれの手術には独自の特徴があり、ご自身の目の状態やライフスタイルによって、レーシックよりも適した手法があるかもしれません。
なぜ複数の手法が存在するかというと、角膜の厚みや近視の強さ、さらには「万が一の際に元に戻したいか」といったニーズが人によって異なるからです。レーシックのデメリットである「角膜を削る」という点に不安を感じる方や、より負担の少ない方法を求める方のために、医療技術は日々進化しています。
ICLとの違い(可逆性・適応)
| 比較項目 | レーシック | ICL |
| 手法 | 角膜をレーザーで削る | 目の中にレンズを挿入する |
| 可逆性 | 削った角膜は戻せない | レンズを取り出せば元に戻せる |
| 適応範囲 | 軽度〜中等度の近視向き | 強度近視や角膜が薄い人にも対応 |
| 費用 | 比較的安価 | 比較的高価 |
ICL(眼内コンタクトレンズ)とレーシックの最も大きな違いは、角膜を削らずに、目の中に小さなレンズを挿入して視力を矯正する点にあります。ICLは必要があればレンズを取り出して元の状態に戻せる「可逆性」が最大のメリットです。
また、レーシックでは対応が難しい「強度近視」の方や「角膜が薄い」と言われた方でも、ICLであれば手術が可能なケースが多々あります。
レンズは目の中で汚れることもなく、お手入れも不要なため、長期にわたって安定した高い視界の質を維持することが期待できるでしょう。
術後の見え方の鮮明さも高く評価されており、角膜を温存したい方にとって非常に有効な選択肢となります。
結局どちらを選ぶべきか
どちらの手術が自分に適しているか、以下のチェックリストを上から順番に辿ってみてください。現在の目の状態や価値観によって、推奨される選択肢が見えてきます。
- Q1:近視の度数は強いほうですか?(コンタクトの数値が-6.00D以上)
- Yes → 【ICL推奨】
- No → 【レーシック推奨】
- Q2:過去に「角膜が薄い」と言われたことはありますか?
- Yes → 【ICL推奨】 角膜を削るレーシックは適応外になる可能性があります。
- No → 次の質問へ(Q3へ)
- Q3:格闘技や激しい接触を伴うスポーツを日常的にしますか?
- Yes → 【ICL推奨】 レーシックは衝撃でフラップがずれるリスクが稀にあります。
- No → 次の質問へ(Q4へ)
- Q4:「万が一の時に、元の状態に戻せる(レンズを取り出す)」という可逆性を重視しますか?
- Yes → 【ICL推奨】 将来の白内障手術などを見据えた「やり直し」が効く安心感があります。
- No → 次の質問へ(Q5へ)
- Q5:予算を20万円〜30万円前後に抑えたいですか?
- Yes → 【レーシック推奨】 ICLはレンズ代が高額なため、コスト面ではレーシックが有利です。
- No → 【ICL検討】 費用よりも「見え方の質」や「将来のリスク」を優先したい方に適しています。
診断結果のまとめ
| 判定 | こんな人におすすめ |
| レーシック向き | 軽度〜中等度の近視で、早めに安価で視力を回復させたい。角膜の厚みに余裕がある。 |
| ICL向き | 強度近視、または角膜が薄い。将来の目の病気に備えて「元に戻せる」安心感が欲しい。 |
**レーシックを検討する際は、角膜を削らないICLという選択肢と比較することも重要です。手術方法やリスク、向いている人の特徴が大きく異なるため、事前に違いを理解しておくことで後悔を防ぐことにつながります。
レーシックとICLの違い(仕組み・リスク・向いている人)については、以下の記事で詳しく解説しています👇
後悔しないためのクリニック選びの基準

レーシックで後悔しないためには、技術力の高さはもちろんのこと、誠実な情報開示を行っているクリニックを選ぶことが不可欠です。多くの施設が広告を出しているため迷ってしまうかもしれませんが、選定の基準を「安全性」と「透明性」に置くことで、リスクを最小限に抑えることができます。
レーシックは自由診療であり、検査の精度やアフターケアの範囲がクリニックによって大きく異なるからです。安さや知名度だけで決めてしまうと、術後のトラブル発生時に十分な対応を受けられない、あるいは本来適応外であるのに手術を勧められてしまうといった事態を招きかねません。
適応検査の充実度
クリニック選びで最も重視すべきは、手術前の「適応検査」にどれだけの時間と手間をかけているかという点です。 レーシックができるかどうか、またどの程度削るのが最適かを判断するこの工程が疎かになると、術後の合併症リスクが飛躍的に高まってしまいます。
優良なクリニックでは、複数の専門機器を用いて角膜の形状や厚みを多角的に分析し、視能訓練士が時間をかけて精緻なデータを収集します。 例えば、ドライアイの程度や瞳孔の大きさ、さらには隠れた目の病気がないかまで、2〜3時間かけて徹底的に調べるのが一般的です。 「不適応(手術不可)」と判断する基準を厳格に持っているクリニックこそ、患者の安全を第一に考えている証拠といえます。
追加費用の有無
表示されている手術費用に、どこまでのサービスが含まれているかを事前に明確に確認しておくことが大切です。 一見、非常に安価なプランに見えても、実は検査料や術後の点眼薬代、定期検診代がすべて別料金になっており、最終的な支払額が膨らむケースがあるからです。
良心的なクリニックの多くは、術前の検査から術後一定期間の検診、万が一の際の追加薬代までを含んだ「パッケージ料金」を提示しています。 カウンセリングの際に、総額でいくらかかるのか、後から請求される可能性がある項目は何かを具体的に質問しておきましょう。
再手術保証の内容
万が一、術後に視力が思うように回復しなかったり近視戻りが起きたりした際の「再手術保証」が充実しているかを確認しましょう。 レーシックは精度の高い手術ですが、生体の反応には個人差があるため、どうしても微調整が必要になるケースが数%の割合で存在します。
具体的なチェックポイントは、再手術が無料になる「期間」と、それを判断する「基準」です。 例えば「1年間無料」なのか「永久保証」なのか、また再手術が必要なほど角膜に厚みが残っているかを事前に診てくれる体制があるかを確認してください。 手厚い保証制度を整えているクリニックは、自社の技術に対する自信と、患者の将来に責任を持つ姿勢の表れといえます。
医師の症例数だけでは足りない理由
「症例数◯万件」という数字は一つの目安になりますが、それだけで技術力を過信するのは禁物です。 大切なのは、多くの症例をこなしていること以上に、一人ひとりの異なる目の条件に対して「オーダーメイドの判断」ができているかどうかです。
執刀医自身が診察を行い、リスクやデメリットを包み隠さず説明してくれるか、そして質問に対して誠実に答えてくれるかを確認してください。 最新の設備が整っているか、万が一の合併症に対応できる専門知識があるかなど、数字以外の「質」の部分を見極める目を持つことが重要です。 自分のかけがえのない目を預けるに値する医師かどうか、対話を通じて判断するようにしましょう。
**レーシックはクリニックごとに検査内容や設備、医師の経験に差があるため、慎重に選ぶことが重要です。特に症例数が多い都市部では選択肢も豊富です。
東京でレーシックを受けられるおすすめクリニックや選び方のポイントについては、以下の記事で詳しく解説しています👇
大阪でレーシックを受けたい方は、クリニック比較や選び方のポイントをまとめたこちらの記事も参考にしてください👇
よくある質問(FAQ)

レーシックを検討する過程では、解消しておきたい細かな疑問や、心のどこかに残る不安が次々と湧いてくるものです。これらの不安を放置したまま手術に臨むことは、術後の満足度を下げる原因にもなりかねません。
ここでは、カウンセリングでも特に質問が多い5つの項目について、わかりやすくお答えします。
レーシックで失明する?
レーシックの手術そのものが直接の原因で失明したという報告は、世界的に見てもほぼありません。 レーザーを照射するのは眼球の表面にある角膜という組織だけであり、視覚を司る網膜や視神経にダメージを与えるわけではないからです。
万が一のリスクとして考えられるのは術後の感染症ですが、これも医師の指示通りに点眼を行い、衛生管理を徹底すれば極めて低い確率に抑えられます。 正しい知識を持ち、信頼できるクリニックで手術を受けることが、最大の安心に繋がります。
視力は何年持つ?
レーシックで矯正された視力は、基本的には長年にわたって安定して維持されることが期待できます。 角膜の形状を物理的に変えるため、眼鏡をかけ替えるのとは違い、一度整えた屈折力そのものが劇的に変化することはないからです。
ただし、加齢による変化や眼精疲労でわずかに視力が低下する「近視戻り」が数%の割合で起こることはありますが、手術前のような強度近視にまで戻ることは稀です。 スマホを長時間見すぎないなど、術後の目を労る生活習慣を心がけることで、クリアな視界を長く保つことができるでしょう。
老眼鏡は必要になる?
レーシックを受けても、加齢に伴う「老眼」は避けることができないため、将来的に老眼鏡が必要になる可能性は十分にあります。 レーシックは角膜の形を変える手術ですが、老眼は目の中にある水晶体のピント調節力が衰える現象であり、手術とは別問題だからです。
遠くがよく見えるようになると、近視のときには気づかなかった老眼の症状を、術後に強く実感しやすくなる傾向があります。 手術を受ける年齢やライフスタイルに合わせて、遠くを完璧にするか、少し近くを見やすく残すかといった調整を医師と相談しておくことが大切です。
角膜が薄いと絶対ダメ?
角膜が標準よりも薄い場合、安全性を考慮してレーシックが「適応外」と判断されることはありますが、すべての視力矯正を諦める必要はありません。 レーシックは角膜を削る必要があるため、削った後の厚みが一定以下になると目の強度が保てなくなるリスクがあるからです。
ただ、角膜を削らずにレンズを挿入する「ICL」という選択肢があり、角膜が薄い人でも安全に視力を回復できるケースが多くあります。 自分の角膜の状態に合わせた「別の正解」が存在することを知っておけば、より前向きに検討を進められるはずです。
再手術は可能?
術後に視力が低下した場合、角膜の厚みに十分な余裕があれば、再手術によって視力を再び調整することは可能です。 ただし、初回のときと同様に精密な検査を行い、安全に削れる範囲内であるかを見極める必要があります。
もちろん、角膜が薄くなりすぎている場合は再手術ができないため、最初のクリニック選びの段階で「再手術の保証」や「将来の厚みのシミュレーション」がしっかりしている所を選ぶことが重要です。 「もしも」の時の備えを確認しておくことが、安心して手術に臨むためのポイントとなります。
まとめ|レーシックは「理解して選べば後悔を防げる手術」

レーシックは、長年の眼鏡やコンタクトレンズのストレスから解放してくれる素晴らしい治療ですが、すべての人にとっての正解ではありません。大切なのは、自分自身の目の状態やライフスタイル、価値観に照らし合わせて「向いているかどうか」を冷静に見極めることです。
後悔を避けるためには、メリットだけでなくデメリットや将来のリスクまでを正しく把握し、納得した上で一歩を踏み出す必要があります。本記事で解説してきた「判断材料」をもとに、改めてご自身の希望を整理してみることが、裸眼生活への最も確実な近道となるでしょう。
- 自分自身の「向き不向き」を客観的に整理する
- 読者が自分自身で「やる・やらない」を決められる状態へ
レーシックを受けるかどうかの最終的な判断軸は、「視力回復による利便性」と「術後の不快感や将来のリスク」のどちらを重く見るかにあります。自分にとっての優先順位を紙に書き出し、リスクを上回るメリットがあるかを自問自答することが、後悔しない決断の鍵となります。
自分一人の頭で悩み続けるよりも、まずはプロの検査を受け、自分の角膜の厚みや形、ドライアイの程度を数値として把握することをおすすめします。 正確なデータと本記事で得た知識を照らし合わせれば、自信を持って「やる」か「やらない」かを自分で決められるようになるでしょう。
本記事の内容で、レーシックに関する不安は解消されましたでしょうか? もし「自分にはICLの方が合っているかも」と感じた方は、こちらのICL徹底比較記事も併せてご覧ください。 また、具体的なクリニック探しを始めたい方は、信頼できる適応検査の予約から始めてみるのがおすすめですよ。







